L’arrêt de la contraception hormonale représente un bouleversement physiologique majeur qui touche près de 45% des femmes selon les enquêtes récentes. Cette transition hormonale s’accompagne souvent d’une chute de cheveux qui peut survenir dans les trois mois suivant l’interruption du traitement contraceptif. Ce phénomène, bien que généralement temporaire, génère une détresse psychologique considérable chez les femmes concernées.
La compréhension des mécanismes sous-jacents à cette alopécie post-contraceptive permet aujourd’hui de proposer des stratégies thérapeutiques ciblées. L’approche moderne combine une analyse fine des déséquilibres hormonaux avec des protocoles de traitement personnalisés, offrant aux patientes des solutions concrètes pour préserver leur capital capillaire lors de cette période de transition délicate.
Mécanismes hormonaux de l’alopécie post-pilule contraceptive
Effondrement des œstrogènes et impact sur le cycle pilaire
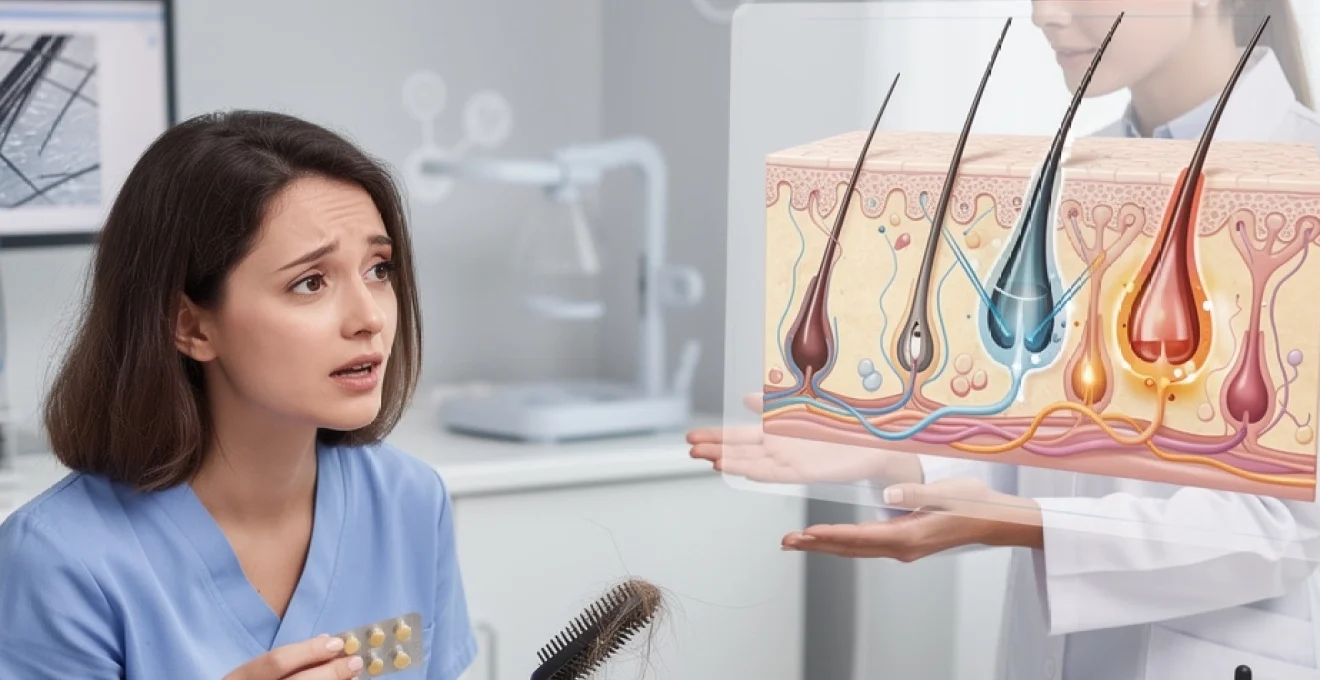
La cessation brutale de la contraception hormonale provoque une chute dramatique du taux d’œstrogènes circulants. Ces hormones féminines jouent un rôle protecteur essentiel sur les follicules pileux en prolongeant la phase anagène du cycle capillaire. L’œstradiol, principal œstrogène naturel, stimule directement la synthèse de protéines structurelles comme la kératine et maintient l’activité métabolique des cellules de la matrice pilaire.
Cette déplétion œstrogénique entraîne une synchronisation pathologique des cycles pilaires, forçant un grand nombre de cheveux à entrer simultanément en phase télogène. Le phénomène s’apparente à une cascade hormonale où la diminution des récepteurs œstrogéniques dans le cuir chevelu compromet l’équilibre délicat entre croissance et chute capillaire.
Rebond androgénique et hyperactivation de la 5α-réductase
L’arrêt contraceptif s’accompagne d’un phénomène de rebond androgénique particulièrement marqué. La testostérone libre, précédemment supprimée par les hormones de synthèse, retrouve des niveaux supranormaux durant plusieurs semaines. Cette hyperandrogénie transitoire active massivement l’enzyme 5α-réductase de type II, catalysant la conversion de la testostérone en dihydrotestostérone (DHT).
La DHT représente l’androgène le plus puissant au niveau folliculaire, capable de miniaturiser progressivement les unités pilosébacées. Chez les femmes génétiquement prédisposées, cette exposition androgénique intense peut déclencher une alopécie androgénétique féminine ou aggraver une calvitie préexistante mais asymptomatique.
Dysrégulation de la SHBG et biodisponibilité hormonale
La Sex Hormone Binding Globulin (SHBG) constitue la principale protéine de transport des hormones sexuelles dans le plasma. Les contraceptifs oraux stimulent sa production hépatique, réduisant ainsi la fraction libre et biologiquement active des androgènes. L’interruption contraceptive provoque une chute rapide de la SHBG, augmentant mécaniquement la biodisponibilité des androgènes circulants.
Cette dysrégulation peut persister plusieurs mois après l’arrêt, maintenant un environnement hormonal défavorable à la croissance capillaire. Les femmes présentant un profil mét
abolique particulier (résistance à l’insuline, SOPK, surpoids abdominal) sont d’autant plus vulnérables à cette chute de la SHBG, avec un risque accru de perte de cheveux persistante. C’est l’une des raisons pour lesquelles deux femmes arrêtant la même pilule au même moment n’auront pas du tout la même réaction capillaire.
Chronologie de l’effluvium télogène post-contraceptif
Dans la majorité des cas, la chute de cheveux après arrêt de la pilule suit un schéma temporel assez prévisible. Le “signal” hormonal (baisse des œstrogènes, rebond androgénique, chute de la SHBG) survient dès les premières semaines, mais les cheveux concernés n’entrent en phase télogène qu’au bout de 4 à 6 semaines environ. C’est seulement lorsqu’ils sont expulsés du follicule, 2 à 3 mois plus tard, que la chute devient visible.
On parle alors d’effluvium télogène aigu : une proportion anormalement élevée de cheveux (parfois jusqu’à 30–40 % de la masse capillaire) passe simultanément en phase de repos, puis tombe de manière diffuse. Cette chute peut durer 3 à 6 mois avant de se stabiliser, le temps que le cycle pilaire se “désynchronise” à nouveau. Si le déséquilibre hormonal ou les carences persistent au-delà de cette fenêtre, l’effluvium peut se chroniciser et laisser place à une alopécie androgénétique féminine sur un terrain prédisposé.
Diagnostic différentiel de la chute capillaire post-pilule
Effluvium télogène aigu versus alopécie androgénétique féminine
Distinguer un effluvium télogène post-pilule d’une alopécie androgénétique féminine (AAF) est une étape clé pour savoir comment agir. L’effluvium télogène se manifeste par une chute diffuse, brutale, touchant l’ensemble du cuir chevelu sans zones réellement dégarnies. Vous retrouvez des cheveux partout (brosse, douche, oreiller), mais la ligne frontale reste globalement intacte. Le diamètre des cheveux paraît homogène, même si la queue de cheval s’affine.
L’AAF, elle, évolue plus insidieusement. La chute n’est pas toujours spectaculaire, mais la densité diminue surtout au niveau du vertex (sommet du crâne) et de la raie médiane qui s’élargit progressivement. Le signe typique est la miniaturisation progressive des cheveux : ils deviennent plus fins, plus courts, semblables à un duvet, avec un contraste entre les zones atteintes et les côtés/occiput, souvent mieux conservés. Beaucoup de femmes présentent en réalité une combinaison des deux tableaux : un effluvium télogène déclenché par l’arrêt de la pilule “révèle” une AAF latente.
Trichoscopie numérique et analyse du diamètre pilaire
Pour objectiver ces différences, les dermatologues s’appuient de plus en plus sur la trichoscopie numérique. Cet examen non invasif consiste à photographier le cuir chevelu avec une caméra haute résolution, puis à analyser les images à fort grossissement. On peut alors mesurer le diamètre des tiges pilaires, compter le nombre de cheveux par unité folliculaire et repérer des signes spécifiques (poils miniaturisés, points jaunes, cheveux en “exclamation mark”, etc.).
Dans l’effluvium télogène pur, les diamètres pilaires restent globalement homogènes, avec une proportion de cheveux en phase télogène augmentée mais peu de poils franchement miniaturisés. À l’inverse, l’AAF se caractérise par une variation marquée des diamètres (plus de 20 % de cheveux fins), une diminution des unités folliculaires à 2–3 cheveux et, parfois, des zones clairsemées bien délimitées. La trichoscopie permet ainsi de documenter l’état de votre capital capillaire et de suivre l’efficacité des traitements au fil des mois.
Bilan hormonal complet : FSH, LH, testostérone libre et DHEA-S
Un bilan hormonal n’est pas systématique, mais il se révèle très utile si la chute de cheveux post-pilule se prolonge au-delà de 6 à 9 mois, s’accompagne d’acné, d’hirsutisme ou de cycles très irréguliers. Le but n’est pas de “chasser” la moindre variation, mais d’identifier un déséquilibre manifeste pouvant aggraver l’alopécie. On dose en général la FSH et la LH (fonction ovarienne), l’estradiol, la progestérone en phase lutéale, la testostérone totale et libre, la DHEA-S (androgènes d’origine surrénalienne) ainsi que la SHBG.
Dans un contexte de rebond androgénique, on observe parfois une testostérone libre élevée avec une SHBG basse, même si la testostérone totale reste dans la norme. Ce scénario est typique chez les femmes présentant une insulinorésistance ou un début de SOPK. Une hyperprolactinémie, un trouble thyroïdien ou une insuffisance ovarienne peuvent aussi être mis en évidence et nécessitent une prise en charge spécifique. Ce bilan doit toujours être interprété par un·e professionnel·le de santé, en tenant compte de la phase du cycle et de vos symptômes cliniques.
Évaluation des carences nutritionnelles associées
Au-delà des hormones, nombre d’études soulignent le rôle des carences micro-nutritionnelles dans la chute de cheveux féminine. L’arrêt de la pilule, en augmentant le stress physiologique et parfois la perméabilité intestinale, peut exacerber des déficits déjà présents. Les dosages les plus pertinents concernent la ferritine (réserves de fer), la vitamine D, le zinc, parfois la vitamine B12 et l’acide folique. Une ferritine inférieure à 30–40 µg/L est fréquemment associée à un effluvium télogène persistant, même si l’hémoglobine est encore “normale”.
Connaître ce profil permet de corriger précisément les déficits au lieu de multiplier les compléments “cheveux et ongles” au hasard. Vous gagnerez ainsi plusieurs mois sur la récupération de votre densité capillaire. Un point important : la correction d’une carence en fer ou en vitamine D prend du temps (souvent 3 à 6 mois) et doit être réalisée sous supervision médicale, notamment pour éviter le surdosage ou les interactions médicamenteuses.
Stratégies thérapeutiques ciblées pour la préservation capillaire
Minoxidil topique 2% et 5% : protocoles d’application optimisés
Le minoxidil reste, à ce jour, la molécule la mieux documentée pour stimuler la repousse capillaire, aussi bien dans l’effluvium télogène prolongé que dans l’alopécie androgénétique féminine. Disponible en solutions à 2 % (souvent recommandée chez la femme) et 5 %, il prolonge la phase anagène, augmente le calibre des tiges pilaires et améliore la vascularisation du cuir chevelu. On l’applique directement sur les zones clairsemées, en quantité de 1 ml, une à deux fois par jour selon la concentration et les recommandations médicales.
Pour optimiser son efficacité, il est essentiel d’être régulière et patiente. Les premières semaines peuvent s’accompagner d’une chute de cheveux accrue, paradoxale mais attendue : le minoxidil accélère la chute des cheveux déjà en fin de vie pour laisser place à une nouvelle génération. Ce n’est qu’après 3 à 4 mois que les premiers signes positifs apparaissent (repousse de “baby hairs”, densité visuelle améliorée), avec un effet maximal autour de 9 à 12 mois. En pratique, on associe souvent le minoxidil à une prise en charge globale (nutrition, phytothérapie, gestion hormonale) pour consolider les résultats.
Supplémentation en acides aminés soufrés et biotine
La kératine qui compose nos cheveux est une protéine riche en acides aminés soufrés, principalement la cystéine et la méthionine. Lors de l’arrêt de la pilule, lorsque l’organisme doit gérer un stress hormonal important, ces briques protéiques peuvent venir à manquer si l’apport alimentaire est insuffisant. Une supplémentation ciblée en acides aminés soufrés, associée à la biotine (vitamine B8), peut alors soutenir la synthèse de kératine et la qualité de la repousse.
Concrètement, les compléments efficaces associent souvent cystine, méthionine, zinc, vitamines du groupe B et parfois cuivre et sélénium. Ils se prennent en cures de 3 à 6 mois, le temps de couvrir au moins un cycle pilaire complet. Gardez en tête qu’aucun complément ne peut, à lui seul, “stopper” une chute déjà enclenchée : il s’agit plutôt d’optimiser le terrain pour que les nouveaux cheveux soient plus résistants, plus épais et moins cassants. Une alimentation riche en protéines de bonne qualité (œufs, poissons, légumineuses bien préparées) reste la base, la supplémentation venant en renfort en cas de besoin documenté.
Phytothérapie anti-androgénique : palmier de floride et ortie
Pour les femmes confrontées à un rebond androgénique après arrêt de la pilule, certaines plantes offrent un soutien intéressant. Le Serenoa repens, plus connu sous le nom de palmier de Floride ou Saw palmetto, est l’un des plus étudiés. Il exerce un effet inhibiteur modéré sur la 5α-réductase, l’enzyme clé qui convertit la testostérone en DHT. Plusieurs essais cliniques suggèrent une amélioration de la densité capillaire et une réduction de la chute chez des patientes présentant une AAF légère à modérée.
L’ortie (feuille ou racine) complète bien ce dispositif grâce à son action reminéralisante et à sa possible modulation de la SHBG. Sous forme de gélules standardisées ou de poudre, elle contribue à recharger l’organisme en minéraux (fer, silice, calcium, magnésium) tout en soutenant le cuir chevelu. Comme pour tout traitement à visée hormonale, même “naturel”, l’avis d’un·e professionnel·le est recommandé, notamment en cas de pathologie endocrine (SOPK, troubles thyroïdiens) ou de prise de médicaments concomitants.
Mésothérapie capillaire aux facteurs de croissance
Lorsque la chute de cheveux après arrêt de la pilule est très impactante ou que l’on souhaite accélérer la repousse, la mésothérapie capillaire représente une option intéressante. Le principe : injecter en micro-doses, directement dans le cuir chevelu, un cocktail de vitamines, d’acides aminés, d’oligo-éléments et parfois de facteurs de croissance ou de peptides biomimétiques. L’objectif est de nourrir au plus près le follicule pilaire, de stimuler son métabolisme et de prolonger la phase anagène.
Les séances sont réalisées par un·e médecin, généralement toutes les 2 à 4 semaines au début, puis espacées selon l’évolution. On peut la comparer à une “cure intensive” appliquée localement, qui vient potentialiser les autres traitements (minoxidil, compléments oraux, phytothérapie). De nombreuses patientes décrivent une chute rapidement freinée et une repousse plus rapide, même si, là encore, les résultats restent progressifs et nécessitent plusieurs mois pour être pleinement visibles.
LED thérapie et microneedling du cuir chevelu
La photobiomodulation par LED (Low Level Laser Therapy) et le microneedling du cuir chevelu font partie des outils récents validés par plusieurs études pour améliorer la densité capillaire. La LED rouge, en particulier, agit comme un “booster énergétique” pour les cellules de la matrice pilaire : elle augmente la production d’ATP, améliore la microcirculation et module l’inflammation locale. Utilisée 2 à 3 fois par semaine, à domicile ou en cabinet, elle peut réduire la chute et épaissir la fibre sur le long terme.
Le microneedling, quant à lui, consiste à faire passer sur le cuir chevelu un rouleau ou un stylo muni de micro-aiguilles très fines. Ces micro-perforations contrôlées déclenchent un processus de réparation tissulaire, avec libération locale de facteurs de croissance bénéfiques pour le follicule. Elles améliorent aussi la pénétration des actifs topiques (minoxidil, sérums végétaux, complexes vitaminés). Réalisé correctement (souvent en cabinet, ou à domicile avec du matériel adapté et des protocoles stricts d’hygiène), le microneedling peut être un excellent adjuvant pour relancer un cuir chevelu “endormi” après le choc hormonal post-pilule.
Prévention et transition hormonale optimisée
Peut-on anticiper la chute de cheveux avant même d’arrêter la pilule ? Dans une certaine mesure, oui. La première étape consiste à faire le point, avec votre médecin ou sage-femme, sur le type de pilule que vous prenez (plutôt “androgénique”, neutre ou anti-androgénique) et sur votre terrain personnel : antécédents familiaux de calvitie, acné, SOPK, variations importantes de poids, etc. Si le risque de rebond androgénique est jugé important, il est parfois possible de programmer l’arrêt en parallèle d’une prise en charge globale du terrain métabolique (alimentation à index glycémique modéré, activité physique régulière, travail sur la résistance à l’insuline).
Un autre levier préventif est d’optimiser vos réserves en fer, vitamine D, zinc et acides gras essentiels avant l’arrêt, un peu comme on prépare le corps avant une grossesse. Un bilan biologique simple, suivi de corrections ciblées si besoin, peut réduire l’ampleur de l’effluvium télogène. Enfin, mettre en place dès le mois précédant l’arrêt une routine capillaire douce mais stimulante (massages quotidiens du cuir chevelu, shampoings non agressifs, suppression des décolorations et lissages intensifs) prépare le terrain. Vous ne pourrez pas empêcher complètement les cheveux déjà “programmés” de tomber, mais vous pouvez favoriser une repousse plus rapide et plus vigoureuse.
Suivi clinique et indicateurs de récupération capillaire
Une fois l’arrêt de la pilule acté et les premières chutes constatées, le suivi dans le temps devient primordial pour ne pas passer à côté d’une alopécie androgénétique débutante. Un calendrier capillaire simple, où vous notez chaque mois l’intensité de la chute (sur une échelle de 1 à 10), les éventuels changements de traitements et vos observations (repousse, élargissement de la raie, démangeaisons) peut déjà apporter de précieuses informations. Certains cabinets proposent aussi une pesée mensuelle des cheveux perdus à la brosse ou au lavage, mais cela reste fastidieux pour un usage domestique.
En consultation, le ou la dermatologue s’appuie sur plusieurs indicateurs objectifs : photos standardisées (toujours sous le même angle, avec la même lumière), trichoscopie répétée, mesure de l’épaisseur de la queue de cheval. Une diminution progressive de la chute sur 3 à 6 mois, la réapparition de nombreux cheveux courts en bordure de raie, la stabilisation des zones clairsemées sont autant de signes encourageants. À l’inverse, si la densité continue de baisser au niveau du sommet du crâne alors que la chute “visible” a diminué, une AAF sous-jacente doit être envisagée et prise en charge de façon plus spécifique.
Au final, la récupération capillaire après arrêt de la pilule est un processus lent, qui se compte en cycles pilaires plutôt qu’en semaines. Vous pouvez imaginer vos cheveux comme une forêt : après un orage hormonal, de nombreux arbres tombent en même temps, mais les jeunes pousses finissent par recoloniser le terrain si le sol est riche, bien irrigué et protégé. En vous entourant d’un accompagnement médical compétent et en agissant simultanément sur les hormones, la nutrition et les soins locaux, vous mettez toutes les chances de votre côté pour reconstruire, patiemment mais durablement, votre capital capillaire.